Содержание
Фронтит – наиболее распространенное заболевание в ЛОР практике. Среди пациентов отоларингологических отделений до 32% составляют больные с синуситами, среди них – 5% с воспалением лобных придаточных пазух. Ежегодно заболевание диагностируется у 1,2 миллиона человек, преимущественно у подростков от 16 лет и молодого трудоспособного населения до 35 лет. Острое воспаление встречается чаще, чем хроническое. В процентном соотношении – 58% среди мужчин, 42% среди женщин.
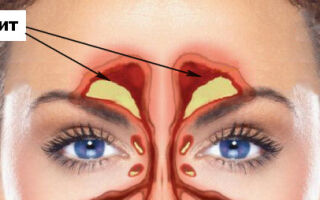
Что такое фронтит
Фронтит или лобный синусит – это воспаление слизистой оболочки лобных синусов (фронтальных пазух носа). Главный клинический признак заболевания – головная боль в области лба, с эпицентром над надбровными дугами. Болезненные ощущения иррадиируют в виски, теменную область. Активно вырабатывается патологический экссудат, появляются серозные или гнойные выделения из носовых ходов. Наблюдается общая интоксикация организма с повышением температуры тела, временно утрачивается обоняние.
Диагностика болезни включает сбор анамнеза, осмотр пациента, инструментальные исследования. Лечение комплексное – антибиотики, дезинтоксикация, дренирование пазух, анемизация (уменьшение отека) слизистой, физиотерапия.
Почему возникает заболевание
Основная причина развития фронтита – перенесенная тяжелая форма ОРВИ с отсутствием адекватного лечения.
Инфекционные возбудители воспаления:
- острая форма – аденовирусы, риновирусы, респираторно-синцитиальный вирус, коронавирусы;
- хроническая форма – стафилококки, стрептококки, моракселла катаралис, гемофильная палочка;
- редкие виды возбудителей, провоцирующие синусит – грибы, псевдодифтерийная палочка, пневмококки.
Симптомы фронтита развиваются на фоне заболеваний верхних отделов дыхательной системы, которые являются потенциальными источниками распространения инфекции. К таким болезням относятся ринит, фарингит, тонзиллит, аденоиды, синуситы (гайморит).
При увеличенных миндалинах разрастаются аденоидные вегетации, которые перекрывают просвет пазухи, нарушают естественную вентиляцию, что создает риск развития фронтита. Такой процесс также наблюдается у пациентов с доброкачественными опухолями верхних дыхательных путей.
Воспаления лобной пазухи развиваются вследствие механической, химической травмы, после лечения в сфере челюстно-лицевой хирургии. В этих случаях главная причина воспалительного процесса – деформация или сужение стенок фронтальных синусов, закупорка выводящего протока кровяным или серозным тромбом.
Заболевание диагностируется у пациентов с врожденными или приобретенными анатомическими аномалиями – искривление носовой перегородки, деформация средней части носовой раковины, решетчатого лабиринта.
Хронические (иммунодефицитные) заболевания, при которых проявляется фронтит из-за снижения резистентности и реактивности организма:
- злокачественные опухоли, в том числе и разные виды рака крови;
- ВИЧ, СПИД;
- генетические аномалии;
- сахарный диабет первого типа (инсулинозависимый);
- аутоиммунные болезни;
- эндокринные нарушения (гипотиреоз);
- состояния после химиотерапии, облучения, мощной антибактериальной терапии.
Виды заболевания
Поражение фронтальных пазух классифицируют в зависимости от степени выраженности и длительности течения воспаления. Это позволяет разработать эффективный план по обследованию и лечению больного, правильно подобрать медикаментозную терапию, своевременно назначить раннее оперативное лечение.
Формы фронтита по клиническому течению:
- острый – проявление симптомов не более 3 месяцев, при адекватном лечении человек полностью выздоравливает, осложнения и остаточные явления отсутствуют;
- хронический – признаки болезни не проходят после 12 недель от начала воспаления, консервативная терапия не дает ожидаемого эффекта, в большинстве случаев прибегают к хирургическому вмешательству;
- рецидивирующий – в течение года возникает от 1 до 4 обострений с ярко выраженными симптомами, ремиссия от 2 месяцев (в этот период необходимость в лечении отсутствует).
Классификация по морфологическим особенностям:
- Экссудативный – проявляются выделения из носа разного характера. Катаральный фронтит отличается слизистым прозрачным экссудатом, серозный – белковой жидкостью, гнойный – мутной вязкой массой желтого или зеленого цвета.
- Продуктивный – различные утолщения стенок слизистой лобной пазухи. Бывает полипозный (формирование наростов на ножке), кистозный (образование пузырьков с жидкостью), гиперпластический (утолщение стенок и сужение просвета синуса).
- Вазомоторный и аллергический – нарушение эндокринной регуляции сосудистой сетки слизистой и нейровегетативной функции.
- Альтернативный – деструктивные видоизменения в анатомии пазух – некроз, атрофия, казеозные образования в виде творожистой массы, холестеатома (доброкачественная опухоль).
- Смешанный – комбинации двух-трех разных форм (серозно-катаральная, гнойно-полипозная, пристеночно-гиперпластическо-полипозная).
В зависимости от локализации, бывает левосторонний или правосторонний фронтит, двусторонний фронтит.
Проявления заболевания
Клинические признаки и степень их проявления зависит от тяжести заболевания. При легкой форме воспаления проявляются местные признаки, схожие с вирусным ринитом. У больного возникает насморк, заложенность носа с ухудшением дыхания, невыраженная головная боль в лобной области. В отдельных случаях пациенты жалуются на болезненность со стороны внутреннего угла глаза.
В зависимости от того, с какой стороны фронтит, симптомы проявляются в большей степени справа или слева, при двухстороннем воспалении признаки одинаковые с обеих сторон. Интоксикация всего организма отсутствует, температуры нет. Выделения из носа проходят через 5 суток вместе с другими симптомами ОРВИ. Если признаки синусита сохраняются дольше недели, это говорит о присоединении бактериальной инфекции.
При средней тяжести патологии симптомы фронтита у взрослого отличаются выраженной болью (пульсирующая, распирающая) над надбровными дугами. Болезненность усиливается при движении головой, глазных яблок, наклонах, физических упражнений, быстрой ходьбе, подъему по ступенькам. Резкое обострение бывает по утрам, когда после длительного покоя приходится менять положение головы с горизонтального на вертикальное. Это обусловлено скоплением серозных или гнойных масс в пазухе. Часто боли иррадиируют за глаза, в виски.
В этот период четко прослеживаются признаки общей интоксикации – температура тела 38-39°C, недомогание, мышечная слабость, боли в суставах, снижение аппетита, нарушение ночного сна.
Тяжелая форма фронтита сопровождается невыносимыми болями, сильной интоксикацией, покраснение кожи на лбу, реактивной отечностью век. Лицо становится одутловатым. Усиливается слезотечение, ухудшается зрение, развивается фотофобия (боязнь солнечного света).
Хроническая форма фронтита на этапе ремиссии клинически не проявляется. Могут быть незначительные выделения из носа, периодически возникает легкая головная боль без четкой локализации. Общее состояние удовлетворительное, трудоспособность не нарушена. Обострение начинается с ощущения жара во лбу. Затем боль (тупая или сдавливающая) приобретает постоянный характер с локализацией в области пораженной пазухи. К концу дня ощущения усиливаются, появляется пульсация. Интоксикация слабовыраженная.
Осложнения заболевания
Осложнения возникают при неправильно назначенном или несвоевременном лечении. Наиболее частое негативное последствие – распространение инфекции на соседние придаточные пазухи носа. Так развивается двухсторонний фронтит, сфеноидит, этмоидит, гайморит.
Из-за деструктивных изменений нижней стенки фронтального синуса патологический процесс затрагивает ткани глазницы. Так появляются орбитальные осложнения – абсцесс, флегмона века, отек клетчатки, передний остеопериостит глазницы (гнойное воспаление костной ткани и надкостницы). Без быстрого адекватного лечения образования сдавливают глазной нерв, приводят к его ишемии. Как результат – прогрессирующая утрата зрения, необратимая слепота.
При структурных изменениях верхней или задней стенки пазухи создается риск внутричерепных осложнений из-за проникновения бактериальной флоры, гноя в переднюю черепную ямку:
- менингит – воспаление мозговых оболочек;
- энцефалит – воспаление головного мозга;
- арахноидит – воспаление паутинной оболочки мозга;
- тромбоз венозных синусов твердой мозговой оболочки;
- абсцессы тканей мозга.
В крайне тяжелых случаях распространение бактерий и их токсинов приводит к сепсису. Формируются метастатические очаги инфекции в жизненно важных органах – легкие, печень. Такие осложнения сопряжены с риском летального исхода. Лечение пациентов проводят исключительно в условиях реанимации.
Фронтит при беременности более опасен проявлением осложнений из-за невозможности назначения женщине сильнодействующих фармакологических препаратов (антибиотиков).
Как ставится диагноз
В комплексное обследование пациентов включены такие этапы, как сбор анамнеза, физикальные методики, лабораторная диагностика (бактериальный анализ), лучевая инструментальная диагностика. Во время опроса ЛОР выясняет в деталях симптомы, выясняет предшествующие обстоятельства, предрасполагающие факторы, наличие в анамнезе травм, перенесенных операций.
Детальное обследование включает такие методы:
- Физикальный осмотр – визуальная оценка лобной части лица, носовой раковины на предмет отечности и гиперемии. Путем надавливания определяется степень болевых ощущений. При наклоне головы смотрят, усиливается ли боль, появляются ли выделения из носа.
- Риноскопия – осмотр носовых ходов с помощью зеркал. Выявляют характерный признак фронтита – «гнойная полоска» с небольшим объемом экссудата. Жидкость стекает из середины носовой раковины по передней стенке. Слизистая покрасневшая, отечная.
- Рентген придаточных пазух носа – главный метод диагностики. Он показывает, нужна ли при фронтите операция или достаточно медикаментозной терапии. Снимки делают в трех проекциях – прямая, боковая, заднеаксиальная. Признаки фронтального синусита – неровность контуров пазух, затемнение полости, снижение пневматизации (наполнение воздухом), дефекты твердых тканей (костных стенок).
- Компьютерная томография показана при отсутствии диагностической ценности рентгенологического исследования, а также при подозрении на внутричерепные, орбитальные осложнения. На 2D-снимках четко визуализируются структурные изменения тканей, входных каналов и другие нарушения, чем может быть опасен фронтит.
- Эндоскопия лобной пазухи – визуальный осмотр синуса в режиме реального времени с помощью гибкого эндоскопа.
- Бактериологические анализы – назначают только после неэффективного лечения антибактериальными средствами. В качестве биологического материала берут образцы тканей из лобных пазух путем трепанации или пункции. Реже исследуют носовые выделения. С помощью бакпосева определяют вид возбудителя, оценивают его чувствительность к определенным группам антибиотиков, корректируют ранее назначенную терапию.
Как лечить фронтит
Как лечить фронтит, определяет отоларинголог на основе данных диагностического обследования. Заболевание средней и тяжелой формы требует повышенного внимания со стороны медицинского персонала. Поэтому пациенты находятся в стационаре. При легкой степени воспаления показано амбулаторное лечение. Главные цели терапии – полное восстановление дренажа и аэрации лобных пазух, удаление патологической жидкости, профилактика осложнений.
Антибиотики при фронтите – стартовый этап лечения. В большинстве случаев используют препараты группы аминопенициллинов, реже применяют цефалоспорины 2-3 поколения. Возможна корректировка схемы лечения антибиотиками при фронтите у взрослых после проведения теста на чувствительность.
Для снятия воспаления, болей, отечности назначают симптоматическую терапию:
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- жаропонижающие;
- противоконгестивные (противоотечные);
- антисептические средства для местного применения;
- витаминные комплексы.
При осложненном течении заболевания показано хирургическое вмешательство – трепанопункция синуса с последующим зондированием. Прокол при фронтите делают после анемизации слизистой (снятия отека) и анестезии. Через нижнюю стенку вводят длинную иглу, промывают и дренируют полость пазухи. В тяжелых случаях проводят открытые операции через переднюю стенку (со стороны лица).
Эффективные методы физиотерапии при фронтите – электрофорез с анестетиками для обезболивания, ультразвук с гормональными и антибактериальными препаратами (введение через лобную стенку синуса). Нос промывают антисептиками и водно-солевыми растворами. Ингаляции при фронтите не назначают, так как возрастает риск распространения гнойной инфекции в головной мозг.
Лечение в домашних условиях
Лечение фронтита дома показано при легкой форме заболевания, при хроническом течении после утихания обостренной фазы. Цель терапии – обеспечение проходимости пазухи, выведении патологического экссудата, предупреждение его застоя.
Быстро вылечить фронтит в домашних условиях помогают такие процедуры:
- регулярное промывание носовых ходов антисептическими, дезинфицирующими растворами;
- закапывание сосудосуживающих капель в нос после очищения ходов от гноя;
- после уменьшения отечности (через 5-10 минут) закапывание антибактериальных капель;
- для усиления терапевтического эффекта внутрь принимать средства, способствующие выведению слизи из синуса (препараты на основе растительных компонентов).
Пациентам показан точечный массаж при фронтите. Техника – успокаивающая, седативная, плавная, без резких движений и сильных надавливаний. При правильном выполнении вращательные движения пальцами должны вызывать чувство приятного онемения, тепла, ломоты.
При вопросе, можно ли прогревать фронтит, ответ однозначный – тепловые процедуры противопоказаны, чтобы не спровоцировать нагноение.
При соблюдении всех рекомендаций врача, можно вылечить заболевание без проколов и хирургического вмешательства в домашних условиях.
Особенности течения фронтита в детском возрасте
Физиологические особенности детского организма требуют индивидуального подхода. Как лечить фронтит у ребенка, определяет врач с учетом возрастной категории.
У детей до 6 лет синус полностью не сформирован. Поэтому вероятность появления фронтита невелика. После 6 лет воспаление развивается при неадекватном лечении респираторной инфекции. В 98% случаев дополнительно обнаруживается тонзиллит, аденоиды (хронические инфекционные очаги).
Течение болезни у ребенка отличается от взрослого. На первый план выходят симптомы общей интоксикации организма, местные признаки выражены неинтенсивно. Пропадает аппетит, нарушается ночной сон, дети становятся капризными. Затруднения при осмотре затрудняет тот факт, что ребенок не может четко сформулировать, что его беспокоит.
Лечение в детском возрасте аналогично, как у взрослых.
Профилактика болезни
При ранней диагностике и полноценном лечении прогноз благоприятный. Пациент полностью выздоравливает без последствий для здоровья. Специфических профилактических мероприятий не существует. Неспецифическая профилактика заключается в своевременном лечении ринитов, ОРВИ, синуситов и других заболеваний респираторного тракта. У детей важно корректировать аномалии развития органов дыхательной системы, исправлять дефекты носовой полости, предупреждать механические травмы лица, надбровной зоны.